A constipação intestinal, também conhecida como prisão de ventre, não é uma doença, mas um sintoma e uma das queixas gastrointestinais mais frequentes. Pode representar a manifestação de várias doenças. A causa pode ser um distúrbio metabólico, orgânico, um defeito da inervação do cólon ou estar relacionado ao uso de drogas. Entretanto na maioria dos pacientes, não se encontra nenhuma anormalidade específica.
➧ Introdução
➧ Diagnóstico clínico da constipação
➧ Causas da constipação (etiopatogenia da constipação)
➧ Diagnóstico das causas da constipação
➧ Complicações da constipação
➧ Medidas comportamentais no tratamento da constipação
➧ Aumento da ingestão diária de fibras alimentares e de líquidos
➧ Tratamento complementar é baseado no exame do tempo de trânsito colônico
➧ Laxantes no tratamento da constipação
A constipação ocorre mais frequentemente acima dos 40 anos e é três vezes mais frequente na mulher. É mais comum nas famílias de baixa renda e baixo nível educacional. Pacientes idosos são particularmente propensos a constipação pela diminuição dos tônus da musculatura, presença de doenças crônicas, debilidade e uso de medicações.
Diagnóstico clínico da constipação
É impossível diagnosticar a constipação com base apenas na frequência das evacuações. O diagnóstico requer a presença de dois ou mais dos sintomas abaixo por pelo menos três meses, consecutivos ou não, no último ano.
- Esforço em pelo menos 25% das evacuações.
- Fezes endurecidas ou fragmentadas em pelo menos 25% das evacuações.
- Sensação de evacuação incompleta em pelo menos 25% das evacuações.
- Sensação de obstrução ou interrupção da evacuação em pelo menos 25% das evacuações.
- Manobras manuais para facilitar a evacuação em pelo menos 25% das evacuações.
- Menos de 3 evacuações por semana.
Algumas pessoas se sentem constipadas quando não conseguem evacuar diariamente, outras quando as fezes são duras ou quando o volume das fezes é pequeno ou quando fazem esforço para evacuar ou ainda quando a evacuação é dolorosa. De uma forma geral, deve-se sempre considerar a frequência das evacuações de cada indivíduo em particular como referência para a avaliação de seus sintomas.
O importante não é evacuar todo dia, uma vez que a frequência das evacuações varia de três vezes ao dia a três vezes por semana, o importante é que as fezes sejam normais, a evacuação ocorra sem esforço e a pessoa fique satisfeita.
Escala fecal de Bristol
A Escala de Bristol ou Escala de fezes de Bristol é uma escala médica destinada a classificar a forma das fezes humanas em sete categorias. Às vezes referido no Reino Unido como a “Escala de Meyers”, foi desenvolvido por Dr. Ken Heaton na Universidade de Bristol e publicado no Scandinavian Journal of Gastroenterology em 1997. A forma e a consistência das fezes dependem do tempo de permanência do mesmo no cólon.Interpretação da Escala
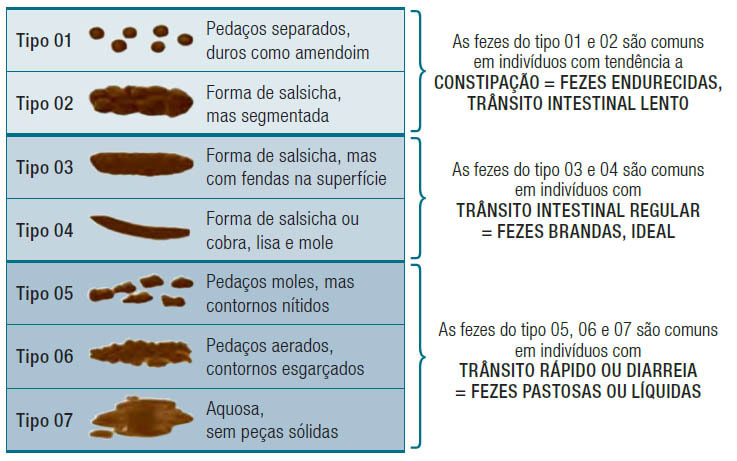
Os sete tipos de fezes são:
1. Caroços duros e separados, como nozes (difícil de passar);
2. Forma de salsicha, mas granuloso;
3. Como uma salsicha, mas com fissuras em sua superfície;
4. Como uma salsicha ou serpente, suave e macio;
5. Bolhas suaves com bordas nítidas (que passa facilmente);
6. Peças fofas com bordas em pedaços;
7. Aquoso, sem partes sólidas, inteiramente líquido.
✓ Tipos 1 e 2 indicam constipação.
✓ Tipos 3 e 4 são consideradas ótimas, especialmente a última, uma vez que estas são mais fáceis de passar na defecação.
✓ Tipos 5–7 estão associados com tendência de aumento de diarreia ou de urgência.
O tipo ideal é o tipo 4 e a frequência, desde que seja o tipo saudável, é de 1 a 3 vezes ao dia.
Causas da constipação (etiopatogenia da constipação)
É frequente um paciente apesentar mais de uma causa, portanto o diagnóstico correto de todas as causas ou fatores agravantes é essencial para a esperada resposta ao tratamento proposto.
Constipação auto induzidas
É a mais frequente, geralmente associada a uma ou mais das seguintes condições: ingestão insuficiente de fibras; inatividade física, retenção voluntária pela não obediência ao desejo de evacuar e lesão dos nervos do cólon pelo uso crônico e abusivo laxantes. Portanto estão relacionadas a hábitos alimentares e comportamentais inadequados.
Constipação por condições ambientais
Associada a condições momentâneas de indisponibilidade de um banheiro, condições de trabalho desfavoráveis, viagens e ainda em pacientes acamados pela imobilidade. Constituem a causa mais comum da constipação transitória e geralmente resultam em normalização do hábito intestinal assim que se remova a condição ambiental desfavorável.
Constipação associada a idade avançada
Os idosos apresentam flacidez da parede do cólon e diminuição da resposta aos estímulos; principalmente os acamados e internados, quando a falta de atividade e o decúbito prolongado provocam a diminuição da atividade do intestino grosso. Deve ser acrescentado a essas situações os estados de má-nutrição, o efeito inibidor das doenças da tireoide, da depressão e da demência senil, geralmente agravados pela dificuldade de evacuar quando querem.
Constipação associada a doenças metabólicas e sistêmicas
Doenças da tireoide (hipotireoidismo), doenças do metabolismo do cálcio (hipocalcemia), alteração do íon potássio (hipopotassemia – <3,5 mEq/l), diabetes, insuficiência renal (uremia), amiloidose, esclerodermia, doença de Chagas, doença de Parkinson, traumas e doenças no sistema nervoso central e medular: traumatismo craniano ou medular, AVC, meningites e mielites.
Constipação associada a medicamentos
Medicamentos sabidamente constipantes: antidepressivos tricíclicos (imipramina, amitriptilina e trimipramina), antiespasmódicos (escopolamina e homatropina), analgésicos opiáceos (morfina, tramadol e codeína), anticonvulsivantes (carbamazepina, clonazepam, fenitoina e fenobarbital), antiácidos contendo alumínio ou cálcio, anti-hipertensivo (diuréticos, bloqueadores de canais de cálcio, betabloqueadores), anti-inflamatórios, anti-histamínico contendo difenidramina e suplementos de ferro.
Idiopáticas (de causa desconhecida)
Constipação associada a distúrbios motores do cólon: megacólon não chagásico, inércia colônica e síndrome do intestino irritável.
Constipação associada a disfunção do assoalho pélvico (defeito no mecanismo da evacuação que envolve a musculatura pélvica e o esfíncter anal): prolapso retal, descida perineal, anismo (contratura paradoxal do esfíncter anal), fissura anal (hipertonia do esfíncter interno) e retocele.
Este capítulo se dedica principalmente à constipação intestinal simples (CIS) funcional ou primária, ficando com os fatores etiológicos limitados aos problemas culturais, dietéticos e à sistemática regulação do exercício da função defecatória, determinado pela educação e costume; e para a constipação associada à síndrome do cólon irritável – síndrome do intestino irritável com constipação – (SIIC).
Por si representam, sem dúvida, um dos maiores motivos de ida ao médico; a CIS, em todas as faixas etárias, representa mais de 65% dos casos de constipação, e a SIIC, entre os adultos, com nítido predomínio ou quase que exclusiva entre as mulheres, completa e acrescenta números àquele percentual. Essas duas formas de constipação (CIS e SIIC) merecem destaque porque são, não raramente, tratadas com base em concepções controvertidas, às vezes mal conceituadas ou até incorretas.
Anamnese ou história clínica da constipação
Uma vez definido o sintoma de constipação intestinal através dos critérios descritos acima, a etapa inicial consiste na exclusão de causas orgânicas intestinais e sistêmicas.
A avaliação deve sempre se basear na alteração em relação ao hábito intestinal prévio de cada indivíduo. Uma história longa, sem a associação precisa a nenhum fator específico é sugestiva de maus hábitos alimentares, culturais e comportamentais, ou seja, a constipação intestinal simples.
Pesquisar pelos critérios diagnósticos de Roma III da síndrome do intestino irritável com constipação – SIIC: fezes endurecidas (> 25% das evacuações) alternando com fezes amolecidas (< 25% das evacuações) associadas a dor e/ou desconforto abdominal que melhoram com a evacuação. Mais comum no sexo feminino, ocorre em até 1/3 dos casos da SII que está presente em 10% a 20% da população. A primeira consulta por conta destes sintomas costuma ocorrer entre os 30 e os 50 anos de idade, a prevalência diminui após os 60 anos. Podem ocorrer flutuações nos sintomas que podem estar presentes durante certo período e, a seguir, desaparecerem parcial ou totalmente.
Um início recente, principalmente em pacientes acima dos 45 anos, torna necessária a investigação de causas orgânicas como o câncer colorretal, em especial quando associado a presença de dor abdominal ou sangramento e/muco ao evacuar.
Sempre questionar se o início da constipação coincidiu com a introdução de algum medicamento.
Pesquisar por sintomas doenças metabólicas e sistêmicas: doenças da tireoide (hipotireoidismo), doenças do metabolismo do cálcio (hipocalcemia), alteração do íon potássio (hipopotassemia – <3,5 mEq/l), diabetes, insuficiência renal (uremia), amiloidose, esclerodermia, doença de Chagas, doença de Parkinson.
Atenção a existência de traumas e doenças no sistema nervoso central e medular: traumatismo craniano ou medular; AVE; meningites e mielites.
Exame físico na avaliação da constipação
O exame físico geral, o exame nutricional e o exame proctológico apontam o diagnóstico etiológico na grande maioria dos casos.
Abordagem laboratorial na avaliação da constipação
Requer alguns poucos procedimentos, como ponto de partida para aqueles doentes que devem ter seu diagnóstico etiológico investigado.
- Hemograma e proteínas séricas – anemia e estado nutricional;
- TSH, T3 e T4 – para doenças da tireoide (hipotireoidismo);
- Cálcio, Fósforo e Magnésio – doenças do metabolismo do Cálcio, Fósforo e Magnésio (redução);
- Potássio (K+) – principalmente no uso de diuréticos (redução);
- Glicemia de jejum – diabetes;
- Ureia e creatinina – insuficiência renal (aumento);
- PCR (proteína-C-reativa) e VHS – provas de atividade inflamatórias.
Avaliação Funcional
Recomendada nos pacientes que apresentam um distúrbio idiopático grave e refratário.
Atenção para o grupo de pacientes de faixa etária variável com constipação associada à síndrome do cólon irritável: dor e/ou distensão abdominal associado a eliminação de fezes em cíbalos “bolinha” com alívio ao eliminar fezes e/ou gases e que apresentam o tempo de trânsito colônico normal ou pouco prolongado; e também para os pacientes idosos hospitalizados ou com alguma doença neurológica que apresentam redução da sensibilidade retal, impactação fecal e hipotonia esfincteriana (ânus entreaberto).
A avaliação funcional do cólon, reto e do ânus tem recebido grande atenção da literatura, mas muitos serviços ainda não dispõem de um laboratório básico de fisiologia. Esta avaliação inclui os seguintes exames: tempo de trânsito colônico, defecograma (defecografia) por ressonância magnética e manometria anorretal.
A constipação intestinal essencial está frequentemente relacionada a vários distúrbios caracterizados por uma etiopatogenia complexa e multifatorial, e se faz necessária uma associação de testes para uma avaliação de todos os aspectos envolvidos.
Tempo de trânsito colônico
A medida do tempo de trânsito colônico representa forma de abordagem inicial prática e objetiva da frequência das evacuações. O método mais simples e de fácil interpretação requer a ingestão de 24 marcadores radiopacos incluídos em uma cápsula de gelatina. A eventual estase de marcadores ao longo do cólon pode ser avaliada por meio da quantificação deles em radiografias simples de abdômen.
Sob o ponto de vista prático, a realização de duas radiografias, no terceiro e quintos dias após a ingestão dos marcadores, é suficiente para determinar se o tempo de trânsito colônico total está prolongado (> 20% de marcadores presentes no quinto dia de estudo) e se existe estase segmentar. Esse método é simples de ser realizado, não dispendioso, bem tolerado pelo paciente e de fácil interpretação.
Nos pacientes com constipação intestinal essencial, o estudo do tempo de trânsito colônico permite a diferenciação dos principais padrões de alterações na motilidade:
- Inércia colônica, distúrbio difuso de motilidade, caracterizado por uma estase de marcadores ao longo do cólon;
- Obstrução funcional ou orgânica no sigmóide, acúmulo de marcadores no cólon descendente e no sigmóide;
- Obstrução funcional terminal, quando, após trânsito normal nos cólons direito e esquerdo, ocorre acúmulo de marcadores no retossigmóide, devido a distúrbio isolado de motilidade anorretal.
O diagnóstico diferencial destes distúrbios anorretais requer a correlação com outros exames, tais como a defecografia e a manometria anorretal.
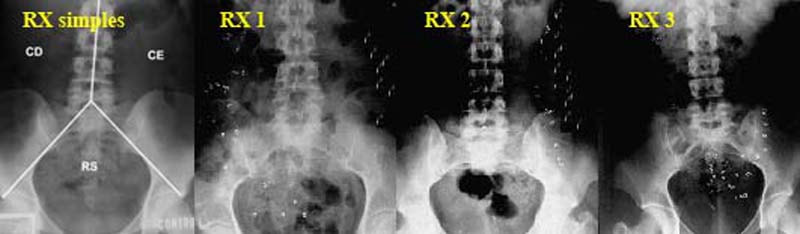
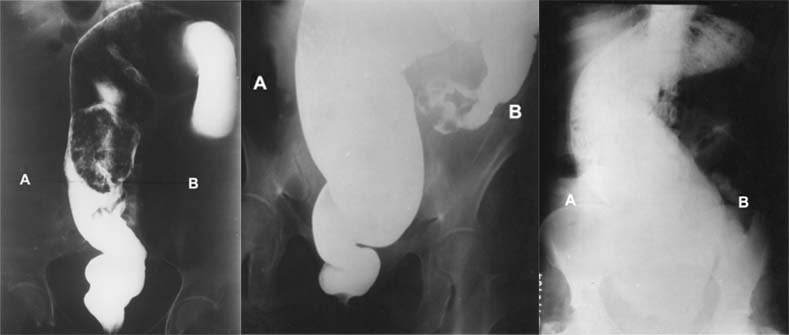
RX 1 – Inércia colônica, o distúrbio difuso de motilidade – estase de marcadores ao longo do cólon;
RX 2 – Obstrução funcional ou orgânica no sigmóide – acúmulo de marcadores no cólon descendente e no sigmóide;
RX 3 – Obstrução funcional terminal – acúmulo de marcadores no retossigmóide.
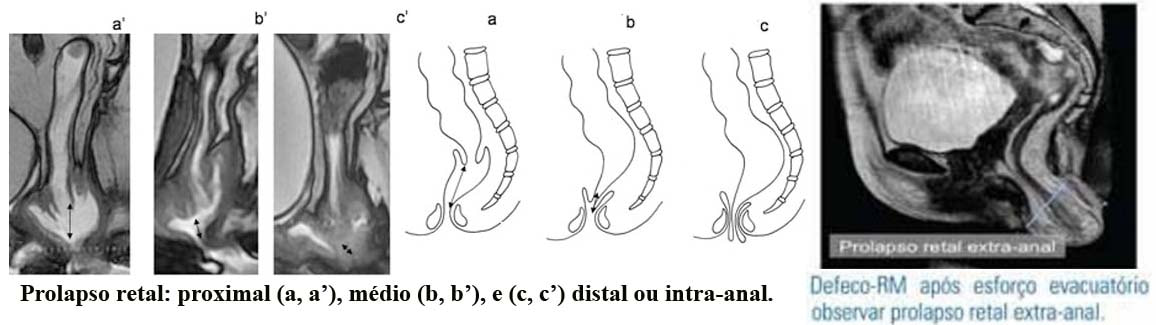
Defecografia por ressonância magnética
A defecografia por ressonância magnética é uma técnica com alta capacidade de caracterização tecidual, na qual é possível estudar os órgãos pélvicos e suas estruturas de suporte, sem a exposição do paciente à radiação ionizante.
O estudo de Defeco-RM é realizado após a aplicação de gel endorretal e compreende duas fases: na primeira fase é realizada uma avaliação anatômica com sequências ponderadas em T2 com alta resolução espacial, orientadas para o assoalho pélvico.
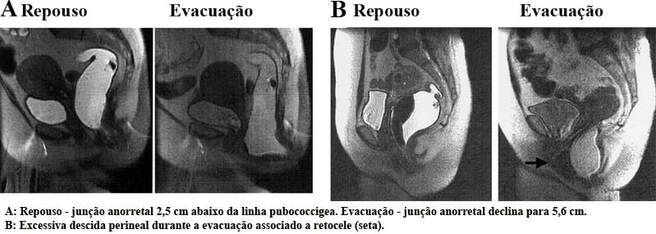
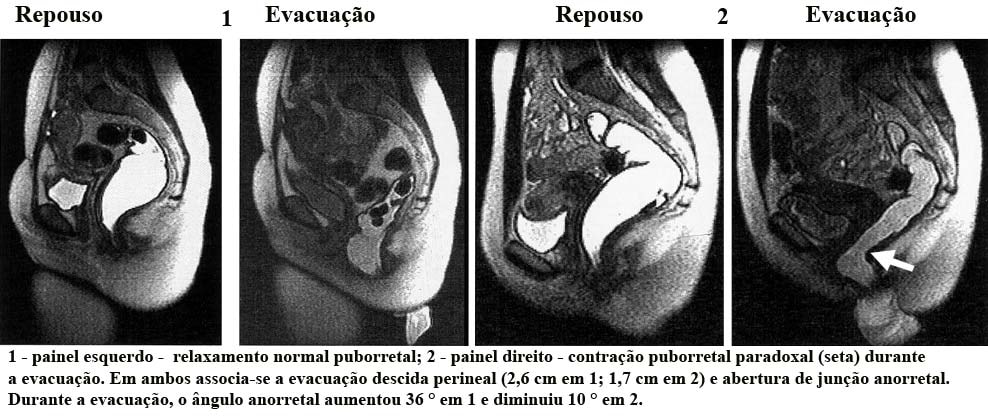
Posteriormente, é realizado o estudo dinâmico de defecorressonância, com as fases de repouso, contração esfincteriana máxima, manobra de Valsalva e manobra evacuatória. Através da Defeco-RM avaliam-se os músculos do assoalho pélvico (puborretal, ileococcígeo, pubococcígeo, esfíncter anal interno e esfíncter anal externo), os órgãos pélvicos e as partes moles adjacentes, bem como arcabouço ósseo. Todas estas estruturas, bem como a interação entre elas, são analisadas durante as diferentes fases do estudo.
O papel principal da defecografia é fornecer dados comparativos da dinâmica pélvica em um mesmo indivíduo. Assim, o seu valor reside no estudo comparativo entre as medidas da dinâmica pélvica nas situações de repouso, contração máxima voluntária do assoalho pélvico e durante a evacuação.
Permite o diagnóstico e a graduação de algumas situações patológicas
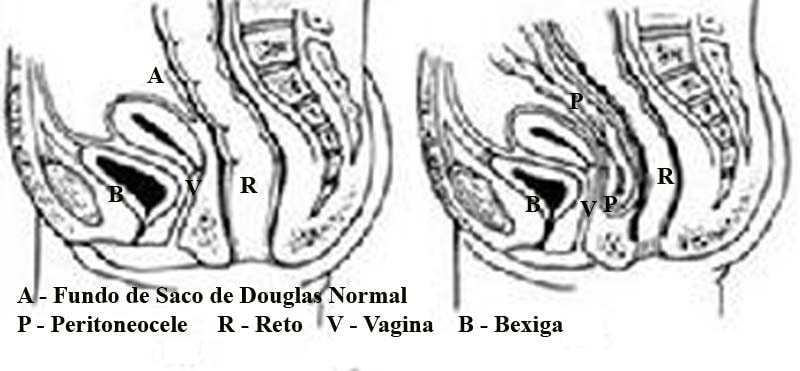
Enterocele: herniação de uma alça intestinal delgada inferiormente e ao longo da parede anterior do reto para dentro do fundo de saco de Douglas.
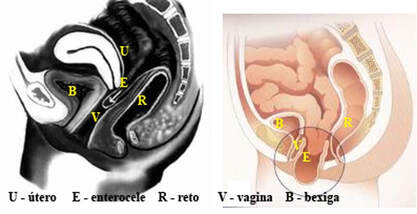
Peritoneocele: herniação do saco peritoneal inferiormente e ao longo da parede anterior do reto para dentro do fundo de saco de Douglas.
Retocele anterior: é o abaulamento anterior, de tamanho variável, da parede anterior do reto para dentro da vagina devido a um suporte inadequado ou flácido da fáscia endopélvica acima do canal anal.
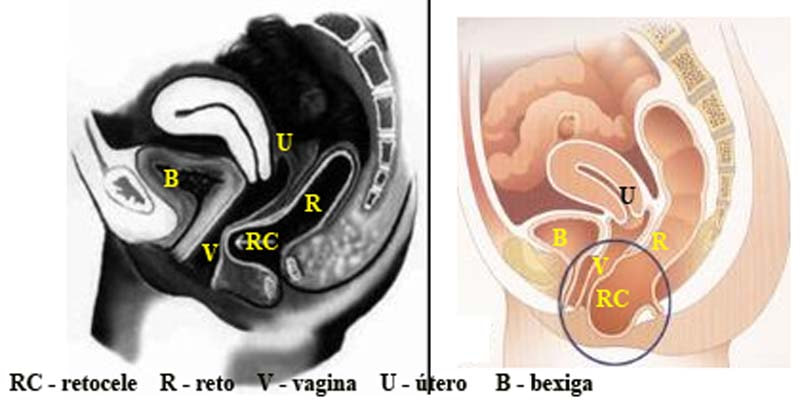
Intussuscepção e prolapso retal: invaginações da parede retal para dentro do canal anal. A intussuscepção pode permanecer interna (intrarretal), se estender ao canal anal (intra-anal) ou ultrapassar o esfíncter anal, resultando em prolapso retal externo.
Intussuscepção e prolapso retal
Síndrome do descenso perineal – prolapso tricompartimental: ocorre quando o tônus dos músculos pélvicos está diminuído, principalmente por dano do nervo pudendo. Embora a descida do assoalho pélvico possa ocorrer em repouso, ela tipicamente ocorre durante o esforço ou a defecação. Esta síndrome é frequentemente associada ao desconforto e dor perineal, com sensação de evacuação incompleta, levando ao aumento do esforço evacuatório, que determina um insulto adicional ao esfíncter anal externo, podendo resultar em incontinência fecal.
Síndrome do assoalho pélvico espástico ou anismo ou contratura anal paradoxal: nesta síndrome não se observa o relaxamento fisiológico do músculo puborretal durante a defecação. Em contraste, este músculo torna-se hipertônico durante as diferentes fases da defecação. Os pacientes apresentam constipação e defecação incompleta.
Manometria anorretal
Na constipação intestinal essencial, o principal valor deste exame está no diagnóstico da síndrome de contração paradoxal do músculo puborretal – anismo. Junto com a defecografia, apresentam sensibilidade e especificidade comparáveis, as quais são individualmente boas. Entretanto, a defecografia deve ser o exame inicial de escolha, uma vez que é indolor e provê também informação útil quanto ao esvaziamento retal e dos órgãos pélvicos.
Enema opaco de enchimento e de duplo contraste
Um cólon dilatado (megacólon) e alongado ou redundante (dolicocolon) é frequentemente encontrado em pacientes com constipação. O volume de cólon é aproximadamente 50% maior em pacientes constipados, no entanto, também foram encontrados em indivíduos normais; assim, estes resultados não são verdadeiramente indicativos de gravidade ou da necessidade de cirurgia.
O limite superior do diâmetro normal do retossigmóide no RX lateral da cavidade pélvica é aproximadamente de 5 cm. Da mesma forma, o dolicocolon é mal definido, mas tem sido considerado quando o cólon se encontra acima de uma linha traçada entre as cristas ilíacas.
Esta condição ocorre em aproximadamente 50% dos pacientes com uma história de constipação superior 10 anos, em comparação com 2% no grupo normal.
Grau 1 – É um grupo de interseção entre normais e patológicos. O eixo transversal mediu entre 5 cm e 9 cm.
Grau 2 – Todos eram patológicos. O eixo transversal mediu entre 10 cm e 13 cm (inclusive).
Grau 3 – Todos eram patológicos. Neste grupo se encontram todos os eixos transversais com medidas superiores a 13 cm.
Colonoscopia 《➤VEJA DETALHES》
Está indicada na presença dos sintomas de alarme: sangramento ao evacuar, anemia, perda de peso, febre, história familiar de câncer colorretal, início dos sintomas após os 45 anos de idade e alteração súbita na sintomatologia.
Em recente estudo prospectivo de 180 pacientes com constipação intestinal crônica refratária, observou-se que é possível chegar a um diagnóstico final em 75% dos casos, o qual incluiu: contração paradoxal do músculo puborretal (33%), inércia colônica (17%), retocele (110%), intussuscepção retoanal (10%) e sigmoidocele (5%). É possível que pelo menos parte dos 25% dos pacientes que permanecem sem diagnóstico final represente pacientes com queixas intermitentes, pacientes insatisfeitos com o hábito intestinal (constipação factícia) ou com sintomas relacionados a distúrbios psicológicos.
Se a constipação intestinal não for tratada adequadamente, pode evoluir e gerar novas e graves complicações para o organismo:
Dor e/ou desconforto abdominal
Pode estar associado ou não a distensão (inchaço) que podem piorar progressivamente à medida que os dias sem evacuar vão se acumulando.
Alterações no humor
Se deve à depressão ou ansiedade que frequentemente acompanha os quadros de constipação moderada a grave, principalmente nas mulheres.
Doença Diverticular
São verdadeiras herniações da mucosa do intestino grosso, por pontos fracos da parede do cólon, representados pelos locais de penetração dos vasos e que têm muito mais a ver com os hábitos, do que com os fatores constitucionais.
Hemorroidas
Se formam pela congestão e hipertrofia progressivas dos vasos hemorroidários do canal anal. O esforço evacuatório promove a congestão dos vasos hemorroidários, que rapidamente se esvaziam após a passagem das fezes. Como consequência da constipação intestinal, o esforço prolongado para a evacuação mantém estas veias para fora do ânus, agravando e acelerando a evolução da doença hemorroidária.
Fissura anal
As fezes ressecadas e o esforço evacuatório podem provocar pequenos “cortes” superficiais, as rágades, que se cicatrizam em poucas horas. Causam dor, sangramento e ardência anal. Quando repetitivas estas rágades podem formar fissuras, “cortes” profundos associado à lesão amolecida externa (plicoma), quando os sintomas se tornam permanentes, as vezes mesmo com uma evacuação normal.
Câncer colorretal
A constipação intestinal, segundo alguns autores, pode aumentar o risco de desenvolvimento do câncer colorretal. Estaria relacionado com um tempo do trânsito intestinal mais lento fazendo com as fezes permaneçam por mais tempo no interior do intestino aumentando a formação das substâncias cancerígenas, assim como o maior contato destas substâncias com a parede do intestino grosso, além da alteração da flora intestinal.
Incontinência fecal
A longa história de constipação com prolongado esforço evacuatório leva a descida excessiva do períneo e a flacidez pélvica. Em graus extremos de descida, o períneo se abaúla durante o esforço evacuatório e o aumento da pressão intra-abdominal acarreta balonização do reto, mas não propulsiona o bolo fecal distalmente. Isso acarreta uma constante sensação de evacuação incompleta, que resulta em esforço evacuatório adicional. A consequência mais imediata é o obstáculo à defecação, e, mais tardiamente, a incontinência fecal.
Impactação fecal
É a presença de grande quantidade de fezes endurecidas no reto ou cólon impedindo a evacuação. Quando no reto, é comum a encoprese (eliminação de pequena quantidade de fezes voluntária ou não por transbordamento, em que eventualmente podem-se sujar a roupa).
Medidas comportamentais no tratamento da constipação 《➤BAIXE AQUI》
Uma vez que a avaliação inicial tenha como diagnóstico a CIS (constipação intestinal simples) ou SIIC (síndrome do intestino irritável com constipação), afastando definitivamente qualquer causa orgânica institui-se um esquema terapêutico inicial durante trinta dias.
1. Adoção de horários de evacuação para explorar o reflexo gastrocólico criando o hábito de “estar na hora de evacuar” no lugar de “estar com vontade” e caso tenha vontade tente atendê-la. O ideal é 20 minutos após o café da manhã com frutas e líquidos ou após as atividades físicas aeróbicas.
2. Sempre que possível tente não adiar a vontade de evacuar, uma vez que o organismo absorve a água das fezes paradas no reto tornando-as ressecadas. O ato evacuatório não deve ser demorado. Evite o esforço desnecessário e a leitura.
3. Iniciar ou melhorar a atividade física aeróbica: caminhada, bicicleta, natação, etc.
4. Suspender os laxantes, uma vez que o uso abusivo e crônico torna o tratamento mais difícil. A fisiologia normal pode levar semanas para retornar ao normal.
5. Deve-se reduzir o consumo de açúcar, massas, refrigerantes e complementos industrializados em pó.
As frituras constituem uma forma prática (e gostosa) de apresentar os alimentos, mas elas são muito ricas em calorias e favorecem a constipação. Abolir a frigideira!
Aumento da ingestão diária de fibras alimentares e de líquidos 《➤BAIXE AQUI》
a. Ingestão de alimentos ricos em fibras e suplementos de fibras (farelo de trigo, granola, semente de linhaça, entre outras e para saber a quantidade de fibras em cada medida de cereal, basta verificar nas embalagens). Veja a tabela com a quantidade de fibras dos alimentos em medidas caseiras;
b. Laxantes aumentadores de volume ou agentes hidrofílicos é uma opção para os pacientes sem tempo ou intolerantes aos suplementos de fibras. São fibras concentradas naturais (psyllium e celulose) ou sintéticas (metilcelulose e policarbofila cálcica) encontradas em farmácias: podem ser manipulados em envelopes de 5g e usados 1 a 3 vezes ao dia. Veja mais em laxantes;
c. Para minimizar a produção de gases das fibras solúveis, principal efeito colateral (distensão abdominal associado ou não a desconforto e/ou dor e/ou flatulência), o aumento da ingestão de fibras deve ser progressivo com 70 a 75% de fibras insolúveis e 25 a 30% de fibras solúveis;
d. A adição de azeite às saladas ou às verduras cozidas (sem refogar) é a melhor forma de consumir alimentos do grupo oleoso sem prejudicar a nutrição;
e. É importante uma dieta variada, que contenha farelos, aveia, frutas, verduras, legumes, grãos e pão integral para alcançar os 25g a 30g diários.
f. Se o paciente já tem uma dieta rica em fibras alimentar, o ideal seria suplementar com uma fibra sintética, para não exagerar na fermentação e sempre de forma gradual, inicie com 2 colheres de sopa ao dia e vá aumentando 1 colher por semana, devendo chegar até a 6 colheres por dia.
2. Aumentar a ingestão de líquidos até atingir 1,5 a 2 litros por dia. Somente assim as fibras exercem a sua função que é aumentar e amolecer o bolo fecal pela hidratação e assim acelerar o trânsito intestinal. Evita também a impactação fecal no reto (fezes endurecidas que obstruem o canal anal) e consequente agravamento da constipação.
As fibras são classificadas em solúveis e insolúveis
& A fibra solúvel se dissolve em água e fluídos gastrointestinais quando entra no estômago e nos intestinos. É transformado em uma substância tipo gel, que é digerida por bactérias no intestino grosso, liberando gases e algumas calorias. Presente na leguminosas (feijão, lentilhas, ervilhas); farelos (aveia, cevada e arroz); frutas (polpa da maçã, laranja, banana, mamão, abacaxi) e hortaliças (raízes).
& A fibra insolúvel não se dissolve em água ou fluídos gastrointestinais e permanece mais ou menos inalterada à medida que se move através do trato digestivo. Porque não é digerido, a fibra insolúvel não é uma fonte de calorias. Presente nos farelos de cereais (trigo, milho, granola, All Bran); grãos integrais (pão, cracker, cereais instantâneos); casca de frutas (pera e maçã) e hortaliças (folhas).
Resumindo, as fibras solúveis têm ação no metabolismo e as fibras insolúveis têm ação principalmente mecânica. Elas se complementam para exercer o papel de reguladoras intestinais.
Ações das fibras solúveis
&Dão sensação de saciedade controlando o apetite;
&Contribuem para a formação da flora bacteriana intestinal;
&Controlam a glicose sanguínea porque retardam a absorção de carboidratos;
&Ajudam a diminuir o colesterol LDL (o mau colesterol) no sangue;
&Protegem contra doenças do coração;
&São fermentadas pelas bactérias presentes no cólon, produzindo ácidos graxos de cadeia curta (butirato) que inibem a síntese de colesterol no fígado e protegem contra o câncer de cólon.
Ações das fibras insolúveis
&Dão sensação de saciedade reduzindo o apetite;
&Absorvem água se misturando aos alimentos no intestino grosso e aumentando o bolo fecal;
&Agem como um laxante natural estimulando o funcionamento intestinal;
&Previnem doenças como hemorroidas, prisão de ventre, diverticulite e câncer de cólon.
A boa reposta a essas medidas praticamente exclui as formas graves e secundárias de constipação. Em alguns casos, as medidas dietéticas e comportamentais não resultaram no efeito desejado, pois implicam em mudanças nos hábitos de vida e o paciente frequentemente retorna com os antigos hábitos após a normalização das evacuações.
Entretanto, os pacientes devem ser aconselhados de que talvez precisem continuar tal terapia por 2-3 meses antes de terem algum alívio mensurável do sintoma. Apesar do uso amplamente difundido da suplementação de fibra, essa abordagem é eficaz em apenas um subgrupo de pacientes, e a evidência de ensaios clínicos que apoiam o uso da ingestão elevada de fibra é limitada.
Cuidado, fibras em excesso pode fazer mal!
Tudo tem limite, e com as fibras não é diferente! Consumir mais de 35 gramas de fibras por dia pode gerar problemas. Comer muita fibra pode ser tão prejudicial quanto comer pouco, mas de uma maneira diferente.
Recomenda-se uma ingestão ideal (25 gramas), não máxima, e muitos comem mais de 25 gramas de fibra por dia sem sofrer consequências. O problema ocorre quando você excede em muito a quantidade que possa suportar. Mais do que isso, e os benefícios da longevidade se perdem.
Muita fibra também pode causar irritação local e intolerância intestinal, levando à formação de gases com inchaço abdominal, diarreia e dores abdominais. Para minimizar esses efeitos, é recomendado adicionar quantidades pequenas à dieta e aumentar aos poucos, até atingir os níveis recomendados. Fazer exercícios aeróbicos e aumentar a ingestão de líquidos ajudam a melhorar a tolerância às fibras.
O excesso de fibras pode reduzir a absorção de minerais como zinco, cálcio, magnésio, fósforo e ferro. Isso ocorre por que, em excesso, as fibras criam uma barreira de absorção de nutrientes pelas células intestinais e o trânsito intestinal mais rápido acelera a excreção.
Fibras alimentares não engordam.
As fibras não possuem valor calórico, pois são partes dos vegetais que resistem ao processo de digestão. Porém, no caso das fibras encontradas em pães integrais, por exemplo, é necessário ter atenção ao consumo, visto que esses alimentos possuem outras substâncias, como os carboidratos, que podem causar o aumento de peso.
Na ausência de resposta satisfatória no tratamento da constipação com as medidas comportamentais e o acréscimo na dieta de fibras e líquidos, está indicado a realização do exame do tempo de trânsito colônico (TTC). Veja acima.
O tratamento complementar é baseado no exame do tempo de trânsito colônico
Inércia colônica (constipação por trânsito colônico lento)
Marcadores parados no cólon direito ou difusa ao longo do cólon. Distúrbio difuso de motilidade. Caracteriza-se pela redução importante das contrações do intestino grosso (peristaltismo).
Ocorre com frequência em idosos, em debilitados ou acamados, mas também afeta mulheres jovens e saudáveis. O cólon e reto deixam de responder aos estímulos que normalmente provocam a evacuação como o reflexo gastrocólico (aumento do movimento muscular no trato gastrointestinal quando a comida entra no estômago vazio) e o reflexo evacuatório (a chegada do bolo fecal na ampola retal determina o relaxamento do esfíncter interno do ânus, permitindo que o conteúdo retal seja percebido de modo discriminado para gases, líquidos ou fezes pastosas. Neste momento, o indivíduo pode decidir pela eliminação de flatos ou pela contração voluntária do esfíncter externo até chegar ao local apropriado para evacuar).
Alguns medicamentos desencadeiam ou agravam o problema, sobretudo os narcóticos (codeína e tramadol) e antidepressivos tricíclicos (amitriptilina e outros).
Caracteriza-se clinicamente por constipação grave e refratária, geralmente acompanhada de total falta do desejo evacuatório, distensão e dor abdominal. Frequentemente o reto encontra-se cheio de fezes moles, inclusive quando o indivíduo não apresenta necessidade de defecar, mas só consegue fazê-lo com dificuldade. Estas fezes podem endurecer pela absorção de água e causar impactação fecal.
Colonoscopia virtual (colonografia virtual) e tempo de trânsito orocecal no diagnóstico diferencial da inércia colônica
- Na Inércia colônica isolada a colonografia virtual frequentemente mostrará um dolicocólon. Cólon sem dilatação, mas redundante e incomumente alongado, dobrado sobre si mesmo, formando alças extras, tortuosidades e dobras. A redundância pode envolver todo o cólon ou pode ser limitada a certos segmentos como flexão hepática, cólon transverso, flexão esplênica, mas o cólon distal, especialmente a região do sigmóide, é o mais comumente afetado.
- No megacólon adquirido a colonografia virtual mostrará um cólon de diâmetro aumentado, com redução das haustrações e incomumente alongado na ausência de doença orgânica.
- No cólon catártico provocado pelo uso abusivo dos laxantes estimulantes (chá de sene, bisacodil, picossulfato de sódio, etc.), a colonografia virtual mostrará o íleo terminal e o cólon direito dilatados com alargamento das haustrações/perda completa de haustrações associado à uma válvula ileocecal entreaberta.
- Pseudoobstrução intestinal crônica (dismotilidade de todo o tubo digestivo). Tempo de trânsito orocecal (dosagem do H2 expirado pós lactulose), manometria esofágica e esvaziamento gástrico por cintilografia.
Tratamento da inércia colônica como causa da constipação
- É a forma mais difícil de tratar por acometer pessoas jovens e idosas geralmente com desajustes psicológicos.
- As fibras e os laxantes osmóticos frequentemente aumentam a distensão e a dor abdominal sem melhorar a frequência intestinal a exceção do PEG 4000 (polietilenoglicol) ou macrogol 3350, média de 17 g/dia, uma vez que são inertes e não metabolizados por bactérias no cólon. Em alguns trabalhos acarretaram alguma melhora. Existe alguns estudos associando-os ao misoprostol 200 mcg 1 a 4 vezes ao dia e na mulher em idade fértil a colchicina 0,6 mg 3 vezes ao dia, com resultados variáveis.
- Ainda não existe droga efetiva que aumenta o peristaltismo colônico. O Tegaserode 6 mg de 12/12 horas pode ser usado, mas necessita de maiores estudos.
- A colectomia total com ileorretoanastomose é efetiva em pacientes selecionados.
Marcadores parados no cólon esquerdo e/ou cólon sigmóide
Colonoscopia virtual (colonografia virtual) e colonoscopia convencional para descartar duas condições.
- Doença diverticular do sigmóide hipertônica ou SII (sigmóide espástico), ambos se associam a dor no lado esquerdo do abdome. Cólon sigmóide com excessiva contração das pregas hemisféricas formando verdadeiros septos mucosos tornando o trajeto sinuoso e doloroso associado ou não a graus variáveis de divertículos fusiformes, pequenos, de colo longo e estreito em ambos os exames.
- Megassigmóide chagásico ou idiopático isolado (10% dos casos de megacólon) caracterizado pelo cólon sigmoide dilatado e redundante e pela ausência de dor abdominal.
Tratamento da constipação por estase no cólon esquerdo ou sigmóide
- Doença diverticular do sigmóide hipertônica ou SII com sigmóide espástico
- Geralmente responde bem às orientações gerais descritas acima, associadas ao uso de pró-cinéticos: trimebutina (100 mg, via oral, a cada 8 horas por 6 a 12 semanas – manutenção com metade da dose) ou tegaserode (6 mg, via oral, cada 12 horas, antes das refeições, por 4 a 12 semanas). Quando necessário pode-se associar o PEG 4.000 ou o Macrogol.
- No megassigmóide o tratamento é igual ao dos outros megacólon.
Marcadores parados no retossigmóide (defecação obstruída)
Diagnóstico diferencial: exame proctológico e complementares como a defecografia por ressonância magnética, manometria anorretal e colonoscopia convencional e/ou virtual.
- Defecção obstruída: anismo, retocele, descida perineal, prolapso retal externo ou interno, negação frequente da vontade para evacuar.
- Megarretossigmóide: 80% dos casos de megacólon. Ausência da onda peristáltica propulsiva no segmento comprometido causa a dilatação do segmento acima (a montante).
Tratamento da defecação obstruída
Pode responder às orientações gerais descritas acima, associados ao PEG 4.000 ou macrogol 3350. Tegaserode (6 mg, via oral, cada 12 horas, antes das refeições, por 4 a 12 semanas) tem sido usado com resultados variados.
Tratamento específico da doença anorretal
- Anismo (contração paradoxal ou relaxamento inadequado da musculatura do assoalho pélvico durante a tentativa de evacuar ou força propulsiva inadequada): biofeedback.
- Retocele (abaulamento da parede frontal do reto na parede posterior da vagina): cirurgia por abordagem perineal ou transretal.
- Prolapso retal interno ou oculto (quando a descida retal não se faz com protrusão através do ânus, ficando restrita ao reto ou canal anal): ligadura elástica a semelhança da ligadura da hemorroida.
- Prolapso retal externo (a expressão prolapso do reto define uma afecção na qual ocorre descida da parede retal parcial (apenas da mucosa) ou total (toda a parede do reto, também é chamado de procidência) para o interior de sua própria luz (intussuscepção) exteriorizando através do ânus: ressecção perineal ou sacropexia por cirurgia abdominal.
Tratamento da dilatação do reto ou do retossigmóide (megarreto e megaretossigmóide)
A meta é esvaziar o intestino e mantê-lo vazio. Inicia-se um programa rígido de treinamento intestinal, semelhante ao usado nos pacientes pós Trauma Raquimedular.
- Na impactação fecal ou fecaloma (quando as fezes não estão muito endurecidas) pode-se usar o tratamento anterógrado, via oral, com a lactulose 120 ml (um frasco) ou polietilenoglicol 105 g (seis envelopes) em 400 ml de água (tomar toda a solução em uma hora) com o objetivo de aumentar a pressão acima (a montante) das fezes impactadas forçando a evacuação, mas é contra indicado nas fezes endurecidas obstruindo o canal anal quando deve-se proceder a retirada com clister glicerinado retal ou manual sob anestesia.
- Após as medidas iniciais para desimpactar, ou seja, remover as fezes paradas no reto, segue-se as orientações gerais para tratar a constipação descritas acima, associados ao PEG 4.000 ou macrogol.
- Se o tratamento descrito acima não for efetivo, recomenda-se o uso regular de um irritativo local como os supositórios de glicerina, minilax, Fleet enema ou o Phosfoenema e os enemas de água morna a cada 3 ou 4 dias, caso não consiga evacuar para evitar a impactação fecal.
- Os laxantes estimulantes devem ser evitados devido aos efeitos colaterais do seu uso crônico, dependência e tolerância.
- O tratamento cirúrgico pode ser opção na falha do tratamento clínico e nas complicações.
Paciente com constipação e tempo de trânsito colônico (TTC) normal
Considerar as duas principais causas:
- Síndrome do intestino irritável com constipação padrão defecação obstruída ou padrão inércia colônica ou distúrbios psicológicos quando a frequência evacuatória é próxima do normal. A constipação geralmente é simples, mesmo com o cólon um pouco alongado e/ou dilatado, e tende a responder às orientações gerais descritas acima, e raramente precisam de tratamentos agressivos ou mesmo cirurgia.
- Constipação factícia. Quando os pacientes se mostram insatisfeitos com seu padrão de funcionamento intestinal.
Laxantes no tratamento da constipação
São drogas que induzem a evacuação ou a modificações na consistência das fezes e são classificados com base em suas propriedades químicas e seus mecanismos de ação.
Classificação dos laxantes:
1. Agentes hidrofílicos (aumentadores ou formadores de massa fecal)
A. Fibra dietética;
B. Dextrina de trigo;
C. Semente de psyllium ou psílio;
D. Mix de fibras:
E. Policarbofílica cálcica.
2. Agentes osmóticos
A. Minerais (Solução salina)
√ Hidróxido de magnésio (leite de magnésia), citrato de magnésio e sulfato de magnésio;
√ Fostato de sódio (monobásico e dibásico).
B. Dissacarídeos sintéticos
√ Lactulose;
√ Lactitol;
√ Sorbitol.
C. Soluções de eletrólitos PEG
√ Polietilenoglicol;
√ Macrogol.
3. Agentes lubrificantes
A. Óleo Mineral
4. Agentes Estimulantes
A. Bisacodil: derivado do difenilmetano;
B. Senne e cáscara sagrada: derivados da antraquinona;
C. Picossulfato de sódio: grupo triarilmetano.
1. Formadores de massa fecal ou aumentadores de volume (agentes hidrofílicos)
São fibras alimentares ou medicinais que interagem com a água pela capacidade em retê-la nas fezes promovendo o aumento do peso, volume e da fluidez das fezes, resultando em um bolo fecal maior o que acelera o trânsito intestinal e torna sua menos difícil.
A eficácia laxativa desses agentes depende da quantidade que permanece inalterada no intestino e da produção de produtos fermentados que se formam pela ação da flora bacteriana do cólon responsável pela produção de gases, um dos efeitos adversos relatados.
Existem os naturais que estão presentes naturalmente no farelo de cereais, celulose, no psyllium ou psílio e em produtos sintéticos a base de metilcelulose e policarbofila cálcica.
Geralmente somente se beneficiam do aumento da ingestão de fibras os pacientes cuja constipação não seja em razão de trânsito lento ou da defecação obstruída.
A. Formadores de massa fecal naturais
O trigo integral aumenta o volume fecal em torno de 2,7 gramas para cada grama de fibra. Assim, uma oferta de 30 g por dia do cereal na dieta deverá aumentar o peso das fezes em cerca de 80 gramas. O inconveniente é a produção de gases.
Psyllium (psílio)
Fibra alimentar solúvel que absorve água no intestino formando um líquido viscoso que aumenta o peso, o volume e a fluidez das fezes, resultando em um bolo fecal maior acelerando assim, o trânsito intestinal. Torna a evacuação menos difícil.
Dosagem recomendada para adultos
✔ No tratamento da constipação, 2,5 a 30 g por dia em doses divididas. A dose de psyllium deve ser aumentada gradualmente para que ocorra associado às alterações na dieta (aumento progressivo no consumo de fibras e de líquidos.
✔ No tratamento da síndrome do intestino irritável (uso off label) 10 g/dia em 1 ou 2 doses divididas.
Mecanismo de ação
✔ Início da ação para o alívio da constipação em 12-72 horas.
✔ Praticamente não é absorvida, embora pequenas quantidades de extratos de grãos presentes na preparação possam ser absorvidas após a hidrólise colônica.
Administração em adultos e idosos
✔ O pó deve ser misturado em um copo de água ou suco (pelo menos 250 mL de líquido com cada dose). As cápsulas devem ser engolidas uma de cada vez. Quando mais de uma dose seja necessária, elas devem ser divididas ao longo do dia.
✔ Separe a dose por pelo menos 2 horas de outras terapias medicamentosas.
✔ Não tomar antes das refeições, pois retarda o esvaziamento gástrico, podendo prejudicar o apetite e pelo sequestro dos sais biliares, interferir na absorção das gorduras e das vitaminas lipossolúveis (A, D, E e K) presentes nos alimentos.
✔ A inalação de pó de psyllium pode causar sensibilidade ao psyllium (por exemplo, coriza, olhos lacrimejantes, chiado no peito).
✔ Para a síndrome do intestino irritável (uso off label) use às refeições misturando com os alimentos, de preferência iogurte.
Reações adversas
✔ Gastrointestinal: cólicas abdominais, prisão de ventre, diarreia, obstrução esofágica, obstrução intestinal.
✔ Hipersensibilidade: anafilaxia (por inalação em indivíduos suscetíveis).
✔ Oftalmológico: conjuntivite alérgica (rinoconjuntivite).
✔ Respiratório: broncoespasmo.
Contra indicações
✔ Hipersensibilidade ao psyllium ou a qualquer componente da formulação; impactação fecal; obstrução gastrointestinal.
Advertências e precauções
✔ Doença gastrointestinal: use com cautela em pacientes com estenoses esofágicas, úlceras, estenose ou aderências intestinais ou dificuldade em engolir.
✔ Idosos: use com cautela em idosos, uma vez que pode ter ingestão insuficiente de líquidos, o que pode predispor a impactação fecal e obstrução intestinal.
✔ O psyllium ou psílio deve ser tomado com pelo menos 250 mL de líquido para evitar asfixia.
✔ Automedicação: quando usado por automedicação, não use na presença de dor abdominal, náusea ou vômito. Notifique o médico em caso de mudanças repentinas nos hábitos intestinais que durem mais de 2 semanas ou em caso de sangramento retal. Não é recomendado para o auto tratamento na constipação grave com duração >1 semana.
Considerações sobre gravidez
O Psyllium não é absorvido. Quando administrado com líquidos adequados, o uso é considerado seguro para o tratamento de constipação ocasional durante a gravidez.
Considerações dietéticas
✔ Os produtos devem ser tomados com pelo menos 250 mL de líquidos. Alguns produtos podem conter fenilalanina, potássio, sódio, além de ingredientes adicionais. Verifique as informações individuais do produto quanto ao valor calórico e nutricional.
✔ Consumo adequado de fibra total: Nota: A definição de “fibra” varia; no entanto, a fibra solúvel no psyllium é apenas um tipo de fibra que compõe a ingestão diária recomendada de fibra total.
• 19 a 50 anos: homens: 38 g/dia; mulheres: 25 g/dia.
• ≥51 anos: homens: 30 g/dia; mulheres: 21 g/dia.
• Gravidez: 28 g/dia.
• Aleitamento: 29 g/dia.
Dextrina de trigo
Mecanismo de ação: a dextrina de trigo é uma fibra solúvel. Absorve água no intestino para formar um líquido viscoso que promove o peristaltismo e reduz o tempo de trânsito cólico.
Suplemento de fibra dietética oral: 4 gramas (2 colheres de chá) adicionadas a 150 ou 250 mL de água ou alimentos líquidos ou macios 3 vezes ao dia. Não utilizar mais que 8 colheres de chá por dia (até 14 g de produto por dia).
O pó pode ser misturado em bebidas quentes ou frias (por exemplo, água, café, suco), alimentos macios (por exemplo, molho de maçã, pudim, iogurte) ou cozido em receitas de alimentos; não recomendado para uso em bebidas carbonatadas. Os comprimidos devem ser engolidos com líquido.
Reações adversas
Frequência não definida: gastrointestinal como inchaço, flatulência e plenitude gástrica.
Preocupações
• Doença gastrointestinal: use com cautela em pacientes com estenoses esofágicas, úlceras, estenose ou aderências intestinais, obstrução gastrointestinal, impactação fecal ou dificuldade em engolir.
• Idosos: use com cautela em idosos; pode ter ingestão insuficiente de líquidos, o que pode predispor a impactação fecal e obstrução intestinal.
Mix de Fibras
Mix com equilíbrio entre fibras solúveis e insolúveis, pois apresenta 60% de fibras solúveis (polidextrose, inulina, goma arábica e fibra de maçã) e 40% de fibras insolúveis (fibra de maçã, celulose, amido resistente e fibra de aveia).
As fibras solúveis possuem elevada capacidade de retenção de água, formando géis e soluções viscosas. As fibras insolúveis aumentam o peso das fezes.
Dose recomendada para adultos
• Iniciar a ingestão de 1 porção ao dia, progredindo até 3 porções, conforme a necessidade e tolerância. Uma colher dosadora da apresentação em lata e de um sachê equivale a uma porção. Pode ser dissolvido em qualquer tipo de alimento, quente ou frio, sólido, líquido ou pastoso.
• O produto é zero calorias, zero açúcar e não possui sabor. Dessa forma, não altera o gosto dos alimentos, podendo ser combinado sem medo
• Disponível em embalagens com 10 sachês ou lata de 225g.
Advertências
• Pode conter derivados de leite, soja e ovo.
• Não ingerir em caso de sensibilidade a algum dos componentes da fórmula.
• Este produto não substitui uma alimentação equilibrada e seu consumo deve ser orientado por um profissional.
• Contém glúten, derivados de aveia, leite, soja e ovo. Não utilize o produto em caso de alergia.
• Gestantes, nutrizes e crianças somente devem consumir este produto sob orientação médica.
• Não exceder a recomendação diária.
• Somente o médico está apto a diagnosticar qualquer problema de saúde e prescrever o tratamento adequado.
• Conservar em local seco e arejado, ao abrigo da luz solar.
• Mantenha fora do alcance de crianças.
Dicas complementares no tratamento da constipação
• Algumas pessoas podem apresentar gases ao incluir fibras na dieta. Inclua esse nutriente na sua alimentação gradativamente.
• Para garantir todos os benefícios das fibras no organismo, consuma pelo menos dois litros de água por dia.
• É recomendado o consumo de 25 a 35 gramas de fibras por dia, divididas em 70-75% fibras insolúveis e 25-30% fibras solúveis.
• Dê um intervalo de 30 a 60 minutos entre a ingestão de líquidos e as refeições, para não prejudicar a absorção de nutrientes.
• Se você quer reduzir sua ingestão calórica, uma boa dica é consumir alimentos integrais. Isso porque eles possuem nutrientes e fibras que proporcionam sensação de saciedade.
• Alie o consumo de suplementos com uma alimentação balanceada, rotina de exercícios e hábitos saudáveis.
B. Formadores de massa fecal sintéticos
Metilcelulose
Derivada da celulose, relativamente resistente à fermentação bacteriana. Na dose de 4 a 6 g/dia aumentam o peso e o volume das fezes acelerando o trânsito intestinal, mas sem melhora significativa na consistência ou facilidade na evacuação.
Apenas nas farmácias de manipulação.
Ingerir um copo de 125 ml de água com cada dose do produto e caso surjam dores abdominais, aconselha-se parar a toma.
Policarbofila cálcica
Policarbato cálcica tem como substância ativa a policarbofila, que é um sal cálcico do ácido poliacrílico ligado ao divinilglicol. A Policarbofila Cálcica é um pó cristalino branco a branco amarelado e inodoro; insolúvel em água e em ácido clorídrico 0,1 N. Não é metabolizada pela flora intestinal.
Indicação
1. Constipação crônica, funcional ou associada à diverticulose;
2. Síndrome do intestino irritável quer nos períodos de constipação quer nos episódios diarreicos;
3. Constipação secundária às alterações na dieta, mudança de hábitos ou períodos variáveis de restrição ao leito, por enfermidade clínica ou cirúrgica;
4. Tratamento sintomático das diarreias agudas e crônicas.
Dosagem para adultos na constipação
A dose inicial recomendada é de um a dois comprimidos de 625 mg a cada 12 horas.
Cada dose deve ser tomada acompanhada por um copo com aproximadamente 250 mL de água, de preferência durante ou após as refeições. A ingestão insuficiente de líquidos com a medicação pode causar engasgo e obstrução do esôfago.
Durante o tratamento, é recomendada a ingestão de pelo menos 1 a 2 litros de água por dia.
Não devem ser utilizados mais do que 12 comprimidos em um período de 24 horas.
Dosagem para adultos na diarreia
A dose recomendada é de dois comprimidos quatro vezes ao dia ou conforme o necessário. No acometimento de diarreia severa, a dose pode ser repetida a cada meia hora até que seja atingida a dose máxima. A dose máxima diária recomendada a critério médico é de 6 g (12 comprimidos).
Mecanismo de ação
Regulariza o hábito intestinal, com o aumento do teor de água das fezes e consequentemente o volume acelerando o trânsito intestinal. Possui capacidade hidrofílica três a quatro vezes maior do que o psyllium ou psílio, podendo reter até setenta vezes o seu peso em água.
Considerações sobre gravidez
Quando administrado com líquidos adequados, o uso é considerado aceitável para o tratamento de constipação ocasional durante a gravidez.
Reações adversas
√ Não são esperadas reações adversas, uma vez que a policarbofila não é absorvida pelo trato gastrintestinal. Não foram descritas reações adversas relacionadas ao medicamento nesses sistemas.
√ Plenitude abdominal, náuseas, vômitos, flatulência e cólicas abdominais podem ocorrer com o uso da Policarbofila Cálcica. Esses efeitos geralmente cessam em poucos dias com a continuação do tratamento ou com o uso de doses menores e mais frequentes.
Advertências / Precauções
Administração: a ingestão de produtos sem líquido adequado pode causar inchaço e obstrução da garganta ou esôfago; use com cautela em pacientes que têm dificuldade em engolir.
Interações medicamentosas
√ Bloqueadores dos canais de cálcio: os sais de cálcio podem diminuir o efeito terapêutico dos bloqueadores dos canais de cálcio.
√ Glicosídeos cardíacos: os sais de cálcio podem aumentar o efeito arritmogênico dos glicosídeos cardíacos.
√ Vitaminas e fluoreto (com ADE): Pode aumentar a concentração sérica de sais de cálcio. Os sais de cálcio podem diminuir a concentração sérica de multivitaminas / flúor (com ADE). Mais especificamente, os sais de cálcio podem prejudicar a absorção de fluoreto. Gerenciamento: Evite comer ou beber laticínios ou consumir vitaminas ou suplementos com sais de cálcio uma hora antes ou depois da administração de flúor. Risco D: considere a modificação da terapia
√ Multivitaminas / minerais (com ADEK, folato, ferro): podem aumentar a concentração sérica de sais de cálcio. Risco C: Monitorar a terapia
√ Quinolonas (levofloxacina, ciprofloxacina, outros): os sais de cálcio podem diminuir a absorção de quinolonas. Considere administrar uma quinolona oral pelo menos 2 horas antes ou 6 horas após a dose de um suplemento oral de cálcio para minimizar essa interação.
√ Tiazida e diuréticos do tipo tiazida: podem diminuir a excreção de sais de cálcio. o uso concomitante contínuo também pode resultar em alcalose metabólica.
√ Produtos da tireoide: os sais de cálcio podem diminuir o efeito terapêutico dos produtos da tireoide. Gerenciamento: separe as doses do produto da tireoide e do suplemento oral de cálcio por pelo menos 4 horas.
√ Análogos da vitamina D: os sais de cálcio podem aumentar o efeito adverso / tóxico dos análogos da vitamina D.
Preocupações relacionadas ao aumento da ingestão das fibra
- As fibras solúveis são fermentadas pela flora bacteriana colônica formando gases enquanto as insolúveis são pouco fermentadas no cólon.
- Obstrução esofágica, geralmente na dose excessiva e/ou ingestão inadequada de líquidos.
- Impactação fecal é a presença de grande quantidade de fezes no reto ou cólon, associada à incapacidade de evacuar.
- Psyllium ou psílio: reações de hipersensibilidade e potencialização dos anticoagulantes cumarínicos.
- Sensação de saciedade precoce por retardar o esvaziamento gástrico, podendo prejudicar o apetite.
- Sequestro dos sais biliares, interferindo na absorção das gorduras e das vitaminas lipossolúveis (A, D, E e K) presentes nos alimentos.
C. Prebióticos, probióticos e simbióticos no tratamento da constipação
Probióticos
√ A Legislação Brasileira define probiótico como: “um suplemento alimentar microbiano vivo que afeta de maneira benéfica o organismo pela melhora no seu balanço microbiano”.
√ As bactérias mais utilizadas como suplementos probióticos para alimentos são principalmente dos géneros Lactobacillus e Bifidobacterium. Estas são encontradas naturalmente no trato gastrintestinal humano saudável, são isoladas e então utilizadas como aditivos dietéticos.
√ Os probióticos mantem o equilíbrio das bactérias no intestino, aumenta o volume das microvilosidades do intestino aumentando a superfície de contato para digerir e absorver nutrientes para o nosso organismo, acelerar o trânsito intestinal, evitando contato entre substâncias do bolo fecal e a mucosa.
√ Naturais, como leite fermentado e iogurtes. Atualmente, entre os alimentos probióticos disponíveis no mercado estão as sobremesas à base de leite, leite fermentado, leite em pó, sorvete, iogurte e diversos tipos de queijo, produtos na forma de cápsulas ou produtos em pó para serem dissolvidos em bebidas frias, sucos fortificados, alimentos de origem vegetal fermentado e maioneses.
√ É preciso manter uma ingestão diária dessas substâncias para que haja efeitos desejáveis. A ingestão de líquidos ajuda no aumento do trânsito intestinal e na expulsão do bolo fecal, de maneira facilitada, pois hidrata o bolo fecal e o deixa amolecido. É recomendado pelo menos 1,5 L de água por dia.
Prebióticos
√ Prebióticos são carboidratos não digeríveis, também chamados de fibras dietéticas, que estimulam seletivamente a proliferação ou atividade de populações de bactérias desejáveis no intestino.
√ Entre as substâncias prebióticas, destacam-se a lactulose, a inulina e alguns oligossacarídeos não digeríveis, como por exemplo, os frutooligossacarídeos. São encontrados principalmente em alimentos como chicória, alcachofra, alho, cebola, soja, leite humana, banana e tomate.
√ Os prebióticos possuem efeitos benéficos à saúde, como o aumento da absorção de cálcio, aumento das bactérias desejáveis no intestino, diminuição do risco de câncer de cólon, entre vários outros.
√ Apresentam funções importantes contra a constipação, por atuar na manutenção da flora intestinal e contribuir para a consistência normal das fezes.
Simbióticos
√ Simbióticos são produtos que combinam probióticos e prebióticos. O consumo de prebiótico junto com probiótico aumenta a eficiência de cada um deles, assim é bastante interessante o consumo de simbióticos.
√ Alimentação saudável relaciona-se com o comer bem e de forma equilibrada, portanto, vale a pena consumir prebióticos, probióticos e simbióticos. São alimentos importantes na alimentação saudável, pois promovem a saúde do trato gastrintestinal, o que é importante para o bem estar e saúde! Além disso, é importante ter uma dieta rica em verduras e frutas, não abusar de alimentos ricos em gorduras e açúcar, pois de nada adianta os benefícios dos prebióticos, probióticos e simbióticos se não houver uma alimentação balanceada.
√ Coloque a água em um copo, adicione o conteúdo do sache, deixe o mesmo assentar no fundo do copo, aguarde alguns segundos e mexa. Tome pela manhã diariamente ou em dias alternados.
São drogas que não são absorvidas e exerce importante efeito osmótico. Retém a água que já está na luz intestinal e desloca a água da parede do cólon (intracelular) para a luz do intestino para manter o equilíbrio de osmolaridade entre o meio intracelular e o conteúdo luminar amolecendo as fezes e estimulando o peristaltismo. São potencialmente desidratantes.
Laxantes osmóticos minerais: fosfatos de sódio e hidróxido de magnésio e Laxantes osmóticos açucarados inabsorvíveis: lactulose, sorbitol, polietilenoglicol e macrogol.
1. Minerais
Hidróxido de magnésio (frasco de 120 ml): 30-60 ml de leite de magnésia por dia, em dose única ou em doses divididas.
Como laxante para adultos: 2 a 4 colheres de sopa (30 a 60 mL) uma vez ao dia.
Solução oral de fosfatos de sódio: apenas manipulado
Fosfato de sódio dibásico heptaidratado (Na2HPO4.7H2O) ….. 18% (p/v)
Fosfato de sódio monobásico monoidratado (NaH2PO4.H2O) . 48% (p/v)
Água destilada q.s.p. ……………………………………………………… 100mL
Sempre ingeridos com no mínimo 240 ml de líquidos.
Misturar 15 ml (1 colher de sopa) em um copo (250 ml) de líquido gelado. Tomar pelo menos 1 copo (250 ml) extra de líquido (sem a solução laxativa) para compensar a perda de líquido pelo efeito laxante. 1 a 3 vezes ao dia. Ação em 0,5 a 3 horas.
Não devem ser usados na condução da constipação, isto é, por longo tempo.
Efeitos colaterais
- Cólica abdominal.
- Alterações hidroeletrolíticas.
- Disfunção renal – evitar os sais de magnésio.
- Cardiopatias (insuficiência cardíaca congestiva), megacólon ou hipertensão – evitar os sais de sódio.
2. Açucares
Lactulose (soluções de 120 ml)
Mecanismo de ação na constipação
Uma vez ingerida, a lactulose não é absorvida pelo trato gastrintestinal nem é hidrolisável pelas enzimas intestinais, devido à ausência da enzima específica, a lactulase. Dessa forma, chega ao cólon praticamente inalterada, onde é fermentada pelas bactérias sacarolíticas, produzindo o ácido lático, bem como pequenas quantidades de ácido acético e ácido fórmico. A acidificação do conteúdo intestinal e o aumento na pressão osmótica causam um afluxo de líquidos para o interior do cólon, o que resulta em aumento e amolecimento do bolo fecal, acelerando, dessa forma, o trânsito intestinal.
Dosagem para o adulto no tratamento da constipação
• 15 a 30 mL (10 a 20 g) por dia; pode aumentar para 60 mL (40 g) diariamente, se necessário.
• Pode misturar-se com suco de frutas, água ou leite.
• A Lactulose não é um medicamento laxante, e sim um agente fisiológico que restabelece a regularidade intestinal, podendo levar de três a quatro dias para que se obtenham os primeiros efeitos. Por sua ação fisiológica, a Lactulose não induz o hábito, podendo ser utilizada por longo prazo.
Contra indicação
• Intolerância a lactose.
• Pessoas com apendicite, hemorragia retal não diagnosticada ou com obstrução intestinal.
Reações adversas
• Endócrino e metabólico: desidratação, hipernatremia, hipocalemia.
• Gastrointestinal: cólica abdominal, distensão abdominal, angústia abdominal, diarreia (dose excessiva), eructação, flatulência, náusea e vômito.
• Desequilíbrio eletrolítico: monitora periodicamente o desequilíbrio eletrolítico quando a lactulose é usada por mais de 6 meses ou em pacientes predispostos a anormalidades eletrolíticas (por exemplo, idosos e pacientes debilitados). A doença hepática pode predispor os pacientes ao desequilíbrio eletrolítico.
Preocupações relacionadas à doença preexistentes
• Dosagem na doença renal e hepática crônica: não há ajustes de dose.
• A lactulose pode ser confundida com lactose.
• Quando usado para automedicação, não use por mais de 7 dias ou quando houver dor abdominal, náusea ou vômito.
• Diabetes: use com cautela em pacientes com diabetes mellitus; solução contém galactose e lactose.
• Eletrocauterização: existe um risco teórico de explosão cólica durante os procedimentos que envolvem a eletrocauterização na retossigmoidoscopia ou colonoscopia pela reação entre o gás H2 acumulado e a faísca elétrica.
Considerações sobre gravidez
A lactulose é pouco absorvida após administração oral. O tratamento da constipação em mulheres grávidas é semelhante ao de pacientes não grávidas e os medicamentos podem ser usados quando as modificações na dieta e no estilo de vida não são eficazes.
Sorbitol a 70% manipulado
O sorbitol é uma alternativa igualmente eficaz na melhoria da frequência e consistência das fezes e menos dispendiosa a lactulose. O PEG, no entanto, é superior à lactulose.
Mecanismo de ação na constipação
Uma vez ingerida, a lactulose não é absorvida pelo trato gastrintestinal nem é hidrolisável pelas enzimas intestinais, devido à ausência da enzima específica, a lactulase. Dessa forma, chega ao cólon praticamente inalterada, onde é fermentada pelas bactérias sacarolíticas, produzindo o ácido lático, bem como pequenas quantidades de ácido acético e ácido fórmico.
A acidificação do conteúdo intestinal e o aumento na pressão osmótica causam um afluxo de líquidos para o interior do cólon, o que resulta em aumento e amolecimento do bolo fecal, acelerando, dessa forma, o trânsito intestinal.
Dosagem da solução de sorbitol a 70% para o adulto no tratamento da constipação
• 30 a 45 mL por dia e pode aumentar para até 60 mL, se necessário. Doses fracionadas em 2 a 3 tomadas.
• Pode misturar-se com suco de frutas, água ou leite.
Contra indicação
• Pessoas com apendicite, hemorragia retal não diagnosticada ou com obstrução intestinal.
Reações adversas
• Cardiovascular: edema.
• Endócrino e metabólico: desidratação, hipernatremia, hipocalemia.
• Gastrointestinal: cólica abdominal, distensão abdominal, angústia abdominal, diarreia (dose excessiva), eructação, flatulência, náusea e vômito.
• Desequilíbrio eletrolítico: monitora periodicamente o desequilíbrio eletrolítico quando a lactulose é usada por mais de 6 meses ou em pacientes predispostos a anormalidades eletrolíticas (por exemplo, idosos e pacientes debilitados). A doença hepática pode predispor os pacientes ao desequilíbrio eletrolítico.
Preocupações relacionadas a efeitos adversos
• Quando usado para automedicação, não use por mais de 7 dias ou quando houver dor abdominal, náusea ou vômito.
• Desequilíbrio de fluidos / eletrólitos: Grandes volumes podem resultar em sobrecarga de fluido e / ou alterações nos eletrólitos.
• Doença cardiopulmonar: use com cautela em pacientes com doença cardiopulmonar grave.
• Insuficiência renal: use com cautela em pacientes com insuficiência renal.
• Incapaz de metabolizar o sorbitol: use com cuidado em pacientes incapazes de metabolizar o sorbitol.
3. PEG 4.000 (polietilenoglicol) e macrogol 3350
O PEG 4000 é um laxante osmótico biologicamente inerte e não absorvível, é uma opção de primeira linha altamente eficaz e bem tolerada para o tratamento da constipação idiopática/funcional crônica em adultos.
O PEG 4000 é mais eficaz do que a lactulose no aumento da frequência evacuatória e consistência das fezes e está associado a incidência menor de náuseas, vômitos e flatulências. Comparações com outros laxantes osmóticos e formadores de massa são limitados, mas sabe-se que o PEG 4000 é pelo menos tão ou mais eficaz do que o psyllium e o hidróxido de magnésio no tratamento da constipação crônica. As diretrizes atuais para o tratamento clínico da constipação recomendam o uso dos laxantes osmóticos (macrogol 3350 ou PEG 4000 ou lactulose) e formadores de massa como primeira linha.
Vantagens do PEG 4.000 (polietilenoglicol) sem eletrólitos
• Laxante osmótico biologicamente inerte e não absorvível.
• As respostas ao tratamento são duráveis sem provocar tolerância, isto é, sem a necessidade do aumento progressivo da dose para manter o efeito desejado.
• Igualmente eficaz é o macrogol 3350 associado a eletrólitos, que por sua vez são muito mais eficazes do que a lactulose.
• Muito bem tolerado, com menos náuseas, vômitos e flatulências que a lactulose.
• Têm pouco efeito na composição microbiana intestinal.
• O sabor do PEG 4000 é preferido quando comparado ao macrogol 3350 com eletrólitos.
• O PEG 4000 pó para solução oral manipulado não contém eletrólitos, ao contrário das várias outras formulações de macrogol 3350 que contém sulfato de sódio, potássio e cloreto. A adição de
eletrólitos não é necessária, pois o PEG 4000 não está associado a perdas entéricas desses eletrólitos.
• Como o PEG 4000 não contém sódio, pode ser usado por pacientes em dieta pobre em sódio. Além disso, como o PEG 4000 também não contém sacarose, pode ser usado por pacientes com diabetes.
O tratamento da constipação crônica idiopática ou funcional deve incluir mudanças na dieta e no estilo de vida (por exemplo, ingestão adequada de líquidos, aumento da fibra alimentar, exercícios físicos regulares e bons hábitos evacuatórios) e quando essas medidas são insuficiente, recomenda-se o tratamento adjuvante com um laxante, geralmente um agente osmótico e/ou formador de massa.
Os laxantes osmóticos, pela sua capacidade de reter água no interior do intestino aumenta o volume das fezes e as amolece acelerando o trânsito intestinal, aumentando a frequência evacuatório, bem como facilitando a evacuação. O macrogol de alto de peso molecular (isto é, macrogol 3350 e 4000 com ou sem eletrólitos) é o laxante osmótico de primeira linha indicado no tratamento da constipação crônica em adultos.
Dose recomendada do PEG 4000 (manipulado) ou do macrogol 3350 (industrializado) em adultos
• Um envelope (sache) de 17,5 g por dia. O ajuste de dosagem pode variar de um envelope em dias alternados até o máximo de dois envelopes por dia de acordo com a resposta clínica obtida.
• De preferência em dose única pela manhã.
• Dissolver o conteúdo do(s) envelope(s) em um copo de água (200 mL) e beber imediatamente.
• Os efeitos do PEG 4000 ou macrogol 3350 ocorre em 24 a 48 horas.
• Deve ser usado como tratamento temporário junto com as medidas comportamentais, mas antes de iniciar o tratamento, uma possível causa orgânica para a constipação deve ser excluída.
• O PEG 4000 pode ser usado em pacientes diabéticos ou intolerantes a lactose ou em dieta com baixo teor de sódio e também em mulheres grávidas ou amamentando.
Contra indicações ao uso do macrogol 4000 ou 3350
• Hipersensibilidade ao macrogol (polietilenoglicol) ou a qualquer outro componente.
• Doença inflamatória intestinal grave existente (por exemplo, colite ulcerosa ou doença de Crohn); megacólon tóxico; presença ou risco de perfurações digestivas; íleo ou suspeita de estenose sintomática ou obstrução intestinal; doenças abdominais dolorosas de causa desconhecida.
Precauções especiais ao uso do macrogol 4000 ou 3350
• O uso do PEG 4000 ou macrogol 3350 poderia ter efeitos potencialmente sensíveis na absorção intestinal de alguns medicamentos, particularmente aqueles com um índice terapêutico estreito (comparação entre a quantidade de um agente terapêutico necessária para causar um efeito terapêutico desejado e a quantidade que causa efeitos tóxicos) ou meia-vida curta (por exemplo, digoxina, antiepiléticos, anticoagulantes de cumarinas e agentes imunossupressores). Diminuindo a absorção, por sua vez, pode levar à diminuição da eficácia.
• Reações alérgicas (por exemplo, choque anafilático, angioedema, urticária, erupção cutânea, prurido, eritema).
➤ Se ocorrer uma reação alérgica, pare de tomar macrogol e procure ajuda médica imediatamente.
➤ O dióxido de enxofre (presente no aroma da toranja laranja) raramente pode causar reações de hipersensibilidade grave e broncoespasmo
• Devido ao risco de diarreia durante o tratamento recomenda-se monitorar de pertos os pacientes com
• Insuficiência renal ou hepática, em uso de diurético, em idoso ou naqueles propensos a distúrbios eletrolíticos (níveis baixos de sódio ou potássio no sangue). Considere monitorar eletrólitos nesses pacientes
C. Lubrificantes ou Amaciantes
Óleo mineral
O mais comum é o óleo mineral. Indicado no tratamento da constipação ocasional. Nota: não use por mais de 1 semana.
Dose recomendada
• Líquido comum: 15 a 45 mL em 24 horas (máximo: 45 mL em 24 horas). Pode ser tomado em dose única (na hora de dormir) ou em doses divididas. Oral:
Mecanismo de ação
• Facilita a passagem das fezes, diminuindo a absorção de água e lubrificando o intestino; retarda a absorção cólica de água.
Farmacodinâmica e Farmacocinética
• Início da ação tomado por via oral: 6 a 8 horas. Absorção mínima após administração oral.
Administração no adulto
• O óleo mineral pode ser mais saboroso se refrigerado. Devido ao risco de aspiração, não administre ao paciente deitado. Não tome com as refeições.
• Simples (não emulsionado): administre na hora de dormir, a menos que administrado em doses divididas. Administre pelo menos 2 horas antes ou depois de outros medicamentos.
Questões de segurança de medicamentos
• Pacientes geriátricos: medicação de alto risco: o óleo mineral (quando administrado por via oral) deve ser evitado em pacientes com 65 anos ou mais (independente do diagnóstico ou condição) devido ao seu potencial de aspiração e eventos adversos; existem alternativas mais seguras.
Reações adversas
• Gastrointestinal: cólica abdominal, diarreia, náusea, vazamento retal oleoso (doses elevadas; pode causar irritação anal, hemorroidas, desconforto perianal, prurido e sujidade de roupas), vômitos
Contra indicações
• Crianças <6 anos, gravidez, pacientes acamados, idosos e dificuldade em engolir.
Preocupações relacionadas a efeitos adversos
• Aspiração: a pneumonite lipídica resulta da aspiração de óleo mineral; o risco aumenta em pacientes deitados por tempo prolongado ou em condições que interferem na função da deglutição, acidente vascular cerebral, doença de Parkinson, doença de Alzheimer, dismotilidade esofágica.
• O profissional de saúde deve ser contatado em caso de mudanças repentinas nos hábitos intestinais que durem mais de 2 semanas ou se ocorrer dor abdominal, náusea, vômito ou sangramento retal após o uso; não use por mais de uma semana, a menos que indicado pelo médico. Não use por via oral em crianças <6 anos de idade.
Interações medicamentosas
• Vitaminas / Fluoreto (com ADE): O óleo mineral pode diminuir a concentração sérica de vitaminas e fluoreto. Gerenciamento: Evite a administração oral concomitante de óleo mineral e vitaminas quando possível; considere separar a administração desses agentes por várias horas para minimizar o risco de interação.
• Vitaminas / minerais (com A, D, E e K, folato, ferro): o óleo mineral pode diminuir a concentração sérica de vitaminas e minerais (como vitaminas A, D, E e K, folato, ferro). Especificamente, o óleo mineral pode prejudicar a absorção das vitaminas lipossolúveis. Gerenciamento: evite a administração oral concomitante de óleo mineral e vitaminas quando possível; considere separar a administração desses agentes por várias horas para minimizar o risco de interação.
Considerações sobre gravidez
• O óleo mineral não é recomendado para o tratamento da constipação em mulheres grávidas. O uso pode estar associado à diminuição da absorção materna de vitaminas lipossolúveis, que podem causar efeitos maternos e neonatais adversos.
Considerações dietéticas
• Não administrar por via oral com alimentos ou refeições, devido ao risco de aspiração; a administração prolongada de óleo mineral pode diminuir a absorção das vitaminas lipossolúveis A, D, E e K.
D. Laxante estimulante / laxante irritante / laxante catártico
São fartamente consumidos tanto por prescrição medica, quanto e, principalmente, por automedicação, porque são de venda livre. Vários nomes comerciais estão disponíveis no mercado. Saiba o motivo da sua prisão de ventre (constipação) antes de tomar laxantes. Evite a automedicação e use apenas sob orientação médica.
Bisacodil, derivado do difenilmetano
O bisacodil é um laxante de contato que estimula o peristaltismo do cólon e promove acúmulo de água em sua luz, resultando na aceleração do trânsito intestinal e amolecimento das fezes, facilitando assim, a evacuação.
Dose recomendada para o adulto
Tome o comprimido com água e engula inteiro; não administre dentro de 1 hora após antiácidos, leite ou produtos lácteos. O tempo estimado para o início do efeito é de 6 a 12 horas, e portanto, deve ser administrado ao deitar para produzir seu efeito na manhã seguinte.
Administração no adulto
Recomenda-se utilizar a menor dose (1 comprimido de 5 mg/dia) como início de tratamento. Pode-se ajustar a dose de acordo com a máxima recomendada (3 comprimidos, 15 mg/dia) para regularizar a evacuação.
Advertências e precauções
• Devido ao seu perfil de efeitos colaterais e preocupação de que ocorra tolerância e, em seguida, exija doses cada vez mais altas para o mesmo efeito ou um laxante diferente, o seu uso não deve ultrapassar 10 dias consecutivos.
• O uso excessivamente prolongado pode causar desequilíbrio na água e de eletrólitos (principalmente do potássio e cálcio), cólicas intensas, vômitos, diarreia, aumento do fluxo menstrual, diminuição do cálcio e potássio, má absorção intestinal e anemia.
• O esforço excessivo para evacuar pode levar a perda de consciência devido a abrupta queda da pressão arterial, diminuindo temporariamente o aporte de sangue e oxigênio para o cérebro. É normalmente precedida de sintomas como suores frios, palidez e escurecimento súbito da visão.
• Durante a gravidez use somente com recomendação médica. Pode ser utilizado durante a amamentação.
Cáscara sagrada e senne, produtos contendo antraquinona
Efeito laxativo, por agirem irritando o intestino grosso, aumentando a motilidade intestinal e, consequentemente, diminuindo a reabsorção de água.
Dose recomendada para adultos
Vários tipos de produtos estão disponíveis no mercado e existem várias formulações que não são equivalentes, portanto, deve-se prestar muita atenção à concentração do produto ao administrar. O tempo estimado para o início de ação é de 8 a 12 horas.
Advertências e precauções
• Não são recomendados para uso crônico, mas podem ser usados intermitentemente quando necessário por no máximo 1 a 2 semanas.
• O uso em excesso pode levar a diversos efeitos colaterais, como por exemplo cólicas intensas, vômitos, diarreia, aumento do fluxo menstrual, diminuição do cálcio e potássio, má absorção intestinal e anemia.
• O uso crônico pode provocar quadros de diarreia com perda excessiva de água e eletrólitos; causar alterações morfológicas no reto e cólon, tais como fissuras anais, prolapsos hemorroidários e outras alterações que não regridem espontaneamente, exigindo intervenção cirúrgica; causar dependência, de modo que consiga evacuar apenas com o produto em dose cada vez maior; processos inflamatórios e degenerativos, com risco de redução severa do peristaltismo, o que pode conduzir a atonia e consequentemente a perda da eficácia levando ao uso crônico e abusivo.
• Não se deve usar na gestação, lactação, doenças inflamatórias intestinais, obstrução intestinal, apendicite, dor abdominal, náusea e vômito. Pacientes com cólicas, hemorroidas e nefrite também não devem utilizar o produto.
Efeitos colaterais dos laxantes estimulantes descritos acima
- Cólica abdominal.
- Alterações hidroeletrolíticas.
- Reações de hipersensibilidade.
- Hepatotoxicidade.
- Alterações entéricas semelhantes às que ocorrem na neuropatia autonômica diabética.
- Melanosis coli – especialmente as antraquinonas. Aparecimento de manchas escuras na mucosa do cólon. Tende a regredir com a suspensão do laxante.
- Cólon catártico – atrofia da musculatura lisa e do plexo miontérico: cólon direito dilatado, sem haustrações e com a válvula ileocecal entreaberta. Surge em cerca de 45% dos pacientes que usam os estimulantes mais de três vezes por semana durante um ano ou mais. Pode regredir com a suspensão do laxante.
- Efeitos carcinogênicos são inconclusos.
Picossulfato de sódio
O Picossulfato de Sódio, é um laxativo de contato pertencente ao grupo triarilmetano, que, após a clivagem bacteriana no cólon, estimula a mucosa do intestino grosso provocando peristaltismo do cólon e promove o acúmulo de água e, consequentemente, de eletrólitos na luz do cólon. Isto resulta em estímulo da defecação, redução do tempo de trânsito intestinal e amolecimento das fezes.
Após administração oral, o picossulfato de sódio atinge o cólon sem absorção importante, evitando assim a circulação entero-hepática.
Dose recomendada para adultos
• 10 a 20 gotas da solução oral (5-10 mg) por dia. (1 gota de Picossulfato de Sódio solução contém 0,5 mg de picossulfato de sódio).
Administração no adulto do Picossulfato de Sódio
• Recomenda-se tomar Picossulfato de Sódio à noite, para produzir uma evacuação na manhã seguinte.
• Dependendo da conveniência e rotina diária, pode ser administrado em horários alternativos, tendo em mente que seu efeito ocorre em aproximadamente 6 a 12 horas após a administração.
• É recomendado iniciar o uso com a menor dose e ajustar até a dose máxima recomendada para produzir evacuações regulares. A dose diária máxima recomendada não deve ser excedida.
Picossulfato de Sódio vem acondicionado em um frasco provido de um moderno gotejador que é fácil de usar
1. Rompa o lacre da tampa;
2. Vire o frasco em posição vertical, com o gotejador para baixo;
3. Para começar o gotejamento, bater levemente com o dedo no fundo do frasco e deixar gotejar a quantidade desejada.
4. Recoloque a tampa no lugar e gire-a no sentido dos ponteiros do relógio até fechar completamente.
Contra indicações do Picossulfato de Sódio
• Pacientes com íleo paralítico ou com obstrução intestinal;
• Pacientes com dor severa e/ou com quadros abdominais agudos febris (por exemplo, apendicite) potencialmente associados com episódios de náuseas e vômitos;
• Pacientes com doenças inflamatórias agudas do intestino;
• Desidratação grave;
• Pacientes com conhecida hipersensibilidade ao picossulfato de sódio ou a qualquer outro componente da fórmula;
Em casos de condição hereditária rara de intolerância à frutose devido à presença de sorbitol em sua formulação.
Reações adversas e os efeitos colaterais do Picossulfato de Sódio
• Reação muito comum (> 1/10): diarreia.
• Reação comum (> 1/100 e < 1/10): Cólicas abdominais; Dor abdominal; Desconforto abdominal.
• Reação incomum (> 1/1.000 e < 1/100): Tontura; Vômitos; Náuseas.
Riscos do Picossulfato de Sódio
• Não use este medicamento em caso de doenças intestinais graves.
• Interação medicamentosa: quais os efeitos de tomar Picossulfato de Sódio com outros remédios?
• O uso concomitante de diuréticos ou adrenocorticosteroides pode aumentar o risco de desequilíbrio eletrolítico, se forem utilizadas doses excessivas de Picossulfato de Sódio.
• O desequilíbrio eletrolítico pode levar a aumento da sensibilidade aos glicosídeos cardíacos.
• A administração concomitante de antibióticos pode reduzir a ação laxativa de Picossulfato de Sódio.
Cuidados ao usar o Picossulfato de Sódio
• Como ocorre com todos os laxativos, Picossulfato de Sódio não deve ser tomado diariamente, de forma contínua, ou por períodos prolongados sem investigação da causa da constipação.
• O uso excessivamente prolongado pode causar um desequilíbrio hidroeletrolítico e hipopotassemia.
• Há relatos de tontura e/ou síncope em pacientes tratados com Picossulfato de Sódio.
• Os dados disponíveis nestes casos sugerem que os eventos podem ser relacionados com a síncope da defecação (ou síncope atribuível ao esforço para defecar) ou com a resposta vasovagal à dor abdominal relacionada à constipação, e não necessariamente ao uso do picossulfato de sódio.
Gravidez
• Não há estudos adequados e bem controlados em mulheres grávidas.
• A ampla experiência com Picossulfato de Sódio não tem demonstrado efeitos indesejáveis ou prejudiciais durante a gravidez. Mesmo assim, como ocorre com todos os fármacos, Picossulfato de Sódio somente deverá ser administrado durante a gravidez sob prescrição médica.
• O Picossulfato de Sódio pode ser usado durante a amamentação.
Isenção de responsabilidade
As informações contidas neste artigo são apenas para fins educacionais e não devem ser usadas para diagnóstico ou para orientar o tratamento sem o parecer de um profissional de saúde. Qualquer leitor que está preocupado com sua saúde deve entrar em contato com um médico para aconselhamento.